「救急車は無料で呼べるもの」──そんな日本ならではの当たり前が、長崎で大きく変わろうとしています。
2026年7月より、長崎市内の3つの大きな病院で、救急車で運ばれたものの「軽症」と判断された患者に対し、通常の医療費とは別に7,700円を追加徴収する新しいルールが始まります。このニュースが報じられると、SNSなどでは「タクシー代わりの利用が減るから大賛成!」「いや、判断に迷って手遅れになる人が出たらどうするの?」と、賛否両論の大きな話題を呼びました。
なぜ今、このような思い切った制度が導入されるのでしょうか。そして、私たち患者側はこれをどう受け止め、いざという時にどう行動すればいいのでしょうか。まずは制度の具体的な中身と、医療現場が抱える切実な背景から読み解いていきます。

長崎3病院で始まる「軽症救急7700円負担」とは

今回のニュースを見て、「救急車が有料化されるの?」と驚いた方も多いかもしれません。正確に言うと、救急車に乗ること自体にお金がかかるようになる(搬送料がとられる)わけではなく、「運ばれた先の病院で追加費用が請求される」という仕組みです。まずは、この新ルールの全体像を整理してみましょう。
| 項目 | 詳細 |
| 開始時期 | 2026年7月1日から |
| 対象病院 | 長崎大学病院、長崎みなとメディカルセンター、日赤長崎原爆病院 |
| 対象となる人 | 救急搬送されたが、診察の結果「緊急性がない(軽症)」と判断された患者 |
| 追加費用 | 7,700円(選定療養費として通常の診療費に上乗せ) |
| 除外されるケース | 小児の熱性けいれんなど、救急車を呼んだ時点では緊急性があったと認められる場合 |
| 目的 | 不要不急の救急車利用を減らし、重症患者の治療や現場の負担軽減を守るため |
いつから、どこの病院で始まるのか
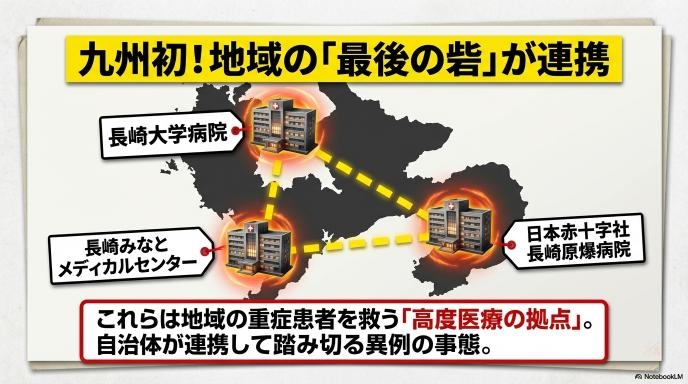
新しいルールが導入されるのは、2026年7月1日からです。 対象となるのは、長崎市内で重症患者の治療など高度な医療を担っている以下の3つの基幹病院です。
- 長崎大学病院
- 長崎みなとメディカルセンター
- 日本赤十字社 長崎原爆病院
これらの病院は、地域の救急医療の「最後の砦」として重要な役割を果たしています。九州の自治体が連携してこのような取り組みを行うのは、今回が初めてのケースとなります。
対象になる人・ならない人はどう分かれる?
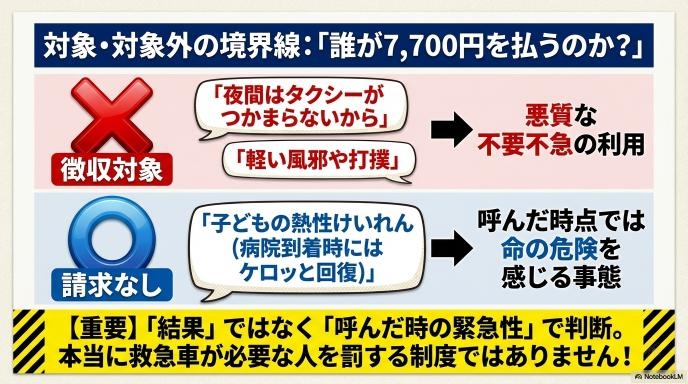
一番気になるのが、「自分や家族が運ばれたときに7,700円をとられるのかどうか」ですよね。
結論から言うと、「明らかに緊急性がなく、ただの風邪や軽い打撲などで救急車を使った場合」が対象になります。一方で、呼んだ時点では本当に危険な状態に見えたケースは除外される見込みです。 たとえば、「子どもが突然熱性けいれんを起こしてパニックになり救急車を呼んだが、病院に着く頃にはケロッとしていた」といった場合。結果的には軽症であっても、素人目には命の危険を感じる緊急事態ですから、こうしたケースまで一律に費用を請求されるわけではありません。本当に救急車を必要としている人を罰する制度ではない、ということは知っておくべき重要なポイントです。
そもそも7700円は何の名目でかかるのか
この7,700円という金額、実は新しく作られた罰金ではありません。これは**「選定療養費」**と呼ばれるものです。
日本のルールでは、「地域の小さなクリニック(かかりつけ医)」と「手術などを行う大きな病院」の役割分担を進めるため、紹介状なしで大きな病院をいきなり受診すると、特別料金(最低7,700円)がかかる仕組みになっています。 これまで、自分で歩いて受診した人からはこのお金をもらっていましたが、「救急車で運ばれてきた人」は緊急事態だとして免除されていました。今回の制度変更は、**「緊急性のない軽い症状なのに、救急車を使って大きな病院にやってきた人からは、歩いてきた人と同じように選定療養費をいただきますよ」**という運用に変わる、ということです。
なぜ今、長崎でこの動きが出てきたのか

「冷たい対応だ」と感じる人もいるかもしれませんが、病院側も決して患者さんから余分にお金を取りたいわけではありません。むしろ、そこまで踏み込まざるを得ないほど、救急の現場が「限界」に達しているという切実な背景があります。
救急出動の増加で現場はどう逼迫しているのか
長崎市消防局の管内では、2025年の救急出動件数が過去最多の2万9,297件に上りました。問題なのはその中身です。なんと、全体の約35%〜4割弱が「軽症」だったのです。
救急車の台数や救急隊員の人数には限りがあります。軽症の患者を迎えに行っている間に、交通事故で大けがをした人や、心筋梗塞で倒れた人のところへ向かう救急車が足りなくなってしまう。実際に、「救急車を呼んでもなかなか到着しない」という事態は全国各地で起きており、長崎も例外ではありません。
不要不急の受診を減らしたい病院側の本音

SNS上の医療関係者の声を見ると、「水虫が痒くて眠れないから救急車を呼んだ」「タクシー代わりに使われた」といった、耳を疑うような極端な利用例も実際に存在することがわかります。
夜間や休日の救急外来(ER)は、少ない人数のスタッフで回しています。そこに緊急性のない患者が救急車で次々と運ばれてくると、本来すぐに治療しなければ命に関わる重症患者への対応が遅れてしまいます。「救えるはずの命を確実に救うため」に、医療資源の適正利用を強く促す必要があったというのが、病院側の偽らざる本音です。
賛成だけでは終わらない、この制度の難しさ

不要不急の救急車利用を防ぐという目的には、SNS上でも「大賛成」「全国でやるべき」という声が多数上がっています。しかし、事はそう単純ではありません。いざ現場で運用しようとすると、大きな壁がいくつも立ちはだかるのです。
「軽症だった」と結果で線引きする怖さ
一番の問題は、「軽症かどうか」は病院で診察や検査をしてみないと分からないことが多い点です。 たとえば、「胸が少し痛い」という症状。ただの筋肉痛や胃酸の逆流(軽症)であることもあれば、心筋梗塞の前兆(超重症)であることもあります。もし後者だった場合、一刻を争います。しかし「結果的に軽症だったら7,700円とられるかもしれない」というルールが頭をよぎると、呼ぶべき場面でためらってしまう人が確実に出てきます。
受診をためらって手遅れになるリスクはないのか
「お金をとられるくらいなら、朝まで我慢しよう」と判断した結果、自宅で容態が急変して手遅れになってしまう。これが、医療者が最も恐れている最悪のシナリオです。 救急車を有料化・あるいはペナルティを課すという議論が出るたびに、必ずこの「受診控えによる手遅れリスク」が指摘されます。命を守るための制度が、逆に命を危険にさらしてしまう矛盾をどう防ぐのかは、非常に重い課題です。
判断を誰が担うのかという重い問題

さらに深刻なのが、現場の医師たちの悲鳴です。X(旧Twitter)では、現役の医師と思われるアカウントから「救急車有料化は賛成だが、適正使用かどうかを医師に判断させるのはやめてほしい。刺されたくないので」という切実な声が上がっていました。
「あなたの症状は緊急性がなかったので、7,700円払ってください」と患者に伝えるのは、とてつもないストレスとトラブルのリスクを伴います。逆上した患者からクレームを受けたり、最悪の場合は暴力を振るわれたりする危険性があるため、「自分が判断するなら、トラブル回避のために全員『適正利用(緊急性あり)』にしてしまう」とこぼす医師もいるほどです。制度を作るのは行政や病院のトップでも、矢面に立つのは現場の医療従事者なのです。
“軽症”と“緊急性がない”は同じではない
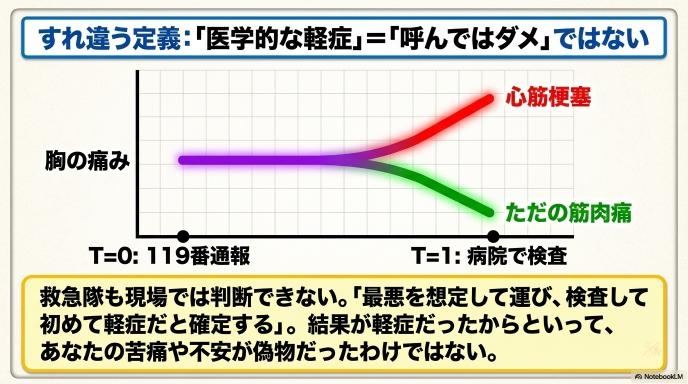
私たちが誤解しやすいポイントとして、「軽症=救急車を呼んではいけなかった」というわけではない、という事実があります。医療の現場では、この二つは明確に分けて考えられています。
来た時点では重症か分からないケースもある
救急医療の鉄則は「最悪の事態を想定して動く」ことです。救急隊員も、現場に駆けつけた時点では患者の体内で何が起きているか完全に把握することはできません。「もしかしたら危ないかもしれない」と判断して病院へ搬送し、医師が精密検査を行って初めて「命に別状はない(軽症)」と確定するのです。
子どもの発熱やけいれんはどう考えればいい?
特に判断が難しいのが子どもです。夜中に突然高熱を出したり、熱性けいれんで白目をむいたりすれば、親がパニックになって救急車を呼ぶのは当然の行動です。 今回の長崎の3病院のルールでも、「当初緊急だったケース(子どもの熱性けいれんなど)」は追加徴収の除外対象となる見込みだと報じられています。親の不安に寄り添い、結果的に軽症であっても「あの状況なら呼んで正解だったよ」と言える余白を残しておくことは、小児救急において非常に重要です。
患者の不安と医療側の判断がすれ違う場面
患者側は「痛くて不安だから」救急車を呼びますが、医療側は「命の危険があるか、今すぐ処置が必要か」で判断します。この基準のズレが、「タクシー代わりの利用」といった極端な例を生む一方で、「本当は我慢しなくていいのに我慢してしまう」悲劇も生んでいます。 「緊急性がない」という言葉は、決して「あなたの苦痛は軽い」という意味ではなく、「明日の朝、通常の診察時間に来ても命に影響はないですよ」という医学的な評価に過ぎないのです。
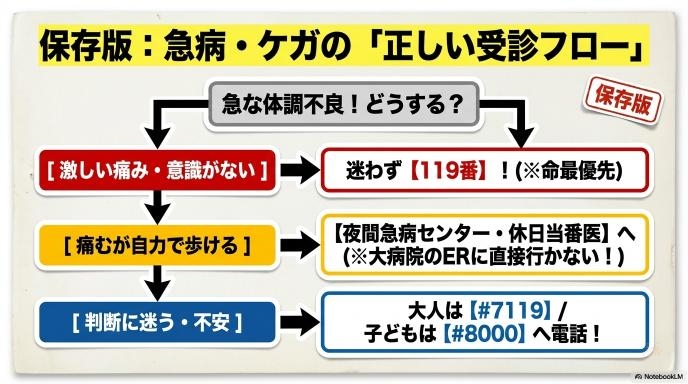
では、救急車を呼ぶか迷ったときはどうすればいいのか
「救急車を呼ぶべきか、自分で病院に行くべきか、それとも朝まで様子を見るべきか」。夜間や休日に身内が体調を崩したとき、誰もがこの迷いに直面します。そんなときのために、私たちが知っておくべき具体的なアクションがあります。

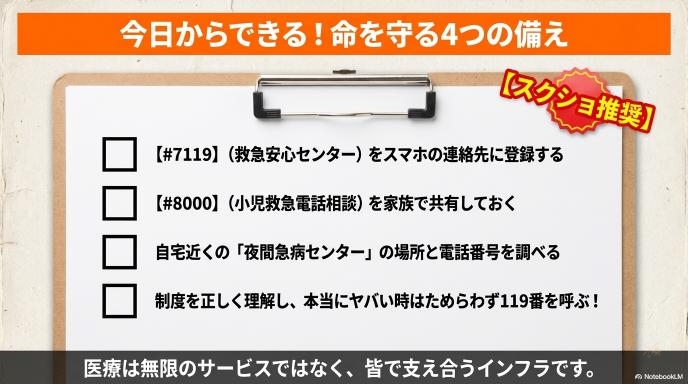
#7119のような相談窓口を知っておきたい
絶対に覚えておきたいのが、救急安心センター事業「#7119」です(地域によって実施状況は異なりますが、長崎県でも導入されています)。 電話をかけると、看護師やトレーニングを受けた相談員が症状を聞き取り、「今すぐ救急車を呼ぶべきか」「自力で病院へ行くべきか」「朝まで様子を見ていいか」を的確にアドバイスしてくれます。プロが客観的に判断してくれるため、7,700円の負担におびえることなく、安心して次の行動を決めることができます。
夜間・休日に頼れる受診先を確認しておく
すべての急病が、救急車を必要とするわけではありません。各自治体には「夜間急病センター」や「休日当番医」が必ず用意されています。 大きな基幹病院の救急外来(ER)は、心肺停止や大事故など「命の危機が迫っている人」を治療する場所です。「歩けるけれど、どうしても今日中に診てほしい」という場合は、まずお住まいの地域の夜間・休日診療所を調べて、そこに電話をしてから受診するのが最もスムーズで、医療現場への負担も少ない方法です。
迷った末に呼んだ人まで責める話ではない
色々な窓口を知っていても、目の前で家族が倒れたり、経験したことのない激しい痛みに襲われたりしたら、迷わず「119番」に電話をしてください。 今回の長崎の制度も、本当に困って助けを求めた人を罰するためのものではありません。「明らかに自分で歩いて行けるのに、夜間はタクシーがつかまらないから救急車を呼んだ」といった、悪質なケースに歯止めをかけるのが本来の目的です。迷った末の119番通報をためらう必要はまったくありません。

この取り組みは長崎だけで終わるのか
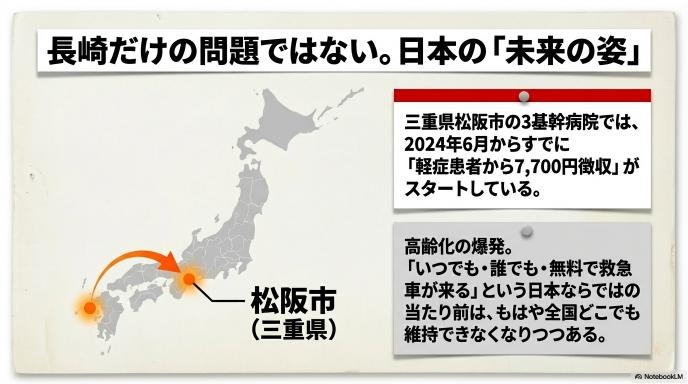
長崎の3病院の決断は「九州初」として大きく報じられましたが、実はこれは長崎だけの特別な問題ではありません。日本の救急医療全体が直面している課題の、ひとつの解決策の提示と言えます。
全国に広がる可能性がある理由
高齢化が進むにつれ、救急車の出動件数は全国的に右肩上がりで増え続けています。今のまま「誰でも・いつでも・無料で」というシステムを維持し続ければ、いずれどこの地域でも救急医療がパンクしてしまうのは火を見るより明らかです。そのため、長崎の取り組みに注目し、「うちの地域でも導入できないか」と検討を始める自治体や病院が今後増えていく可能性は十分にあります。
先行事例から見える共通点
実は、三重県松阪市の3つの基幹病院では、すでに2024年6月から同様の制度(救急搬送されて入院に至らなかった軽症患者から7,700円を徴収)をスタートさせています。松阪市の事例でも、「救急車が本当に必要な人のために」「限りある医療資源を守るために」という切実なメッセージが発信されました。地域医療を守るためには、ある程度の痛みを伴う改革が必要なフェーズに入ってきているのです。
問われているのは“有料化”より医療の支え方
「救急車の有料化」という言葉だけが独り歩きしがちですが、本質はそこではありません。私たち一人ひとりが「医療は無限にあるサービスではなく、地域全体で大切に使って支え合うインフラである」という意識を持てるかどうかが問われています。

7700円徴収のニュースを、私たちはどう受け止めるべきか
今回のニュースは、単なる「病院の新しいルール」という枠を超えて、私たちがどうやって自分たちの命綱を守っていくかという大きな問いかけです。
感情論だけでは片づけられないテーマ
「けしからん、お金をとるなんて冷たい!」と反発するのも、「タクシー代わりに使うやつは罰金をとれ!」と溜飲を下げるのも簡単です。しかし、医療の現場はそんな白黒つけられるほど単純ではありません。不安に怯える患者の気持ちも、疲弊して倒れそうな医療従事者の現実も、どちらも本物です。
救急を守る視点と、受診のハードルを上げすぎない視点
本当に必要な人がすぐに治療を受けられるよう「救急の枠」を守ること。同時に、「お金がないから」「怒られるかもしれないから」と受診を我慢して手遅れになる人を生み出さないこと。この二つのバランスをどう取っていくのか、病院や行政だけでなく、社会全体で考えていく必要があります。
必要なのは“我慢”ではなく、迷ったときの選択肢を増やすこと
私たちが明日からできる一番の備えは、具合が悪くなったときに「我慢する」ことではありません。 「#7119」をスマホのアドレス帳に登録しておく。近所の夜間診療所の場所を調べておく。子どもの急病に備えて、小児救急電話相談「#8000」を知っておく。そうした「迷ったときの選択肢」を一つでも多く持っておくことが、結果的に自分や家族の命を守り、ひいては地域の救急医療を救うことに繋がります。
参考資料・出典一覧
- 報道機関
- KTNテレビ長崎:https://www.ktn.co.jp/news/detail.php?id=20260326004
- NCC長崎文化放送:https://www.ncctv.co.jp/news/article/16450753
- 毎日新聞:https://mainichi.jp/articles/20260327/k00/00m/040/111000c
- TBS NEWS DIG / 長崎放送:https://newsdig.tbs.co.jp/articles/-/2555511?display=1
- 西日本新聞:https://www.nishinippon.co.jp/item/1473973/
- 制度の背景(公的情報)
- 厚生労働省(紹介状なし受診の「特別の料金」見直し):https://www.mhlw.go.jp/stf/newpage_26666.html
- 厚生労働省(患者向け説明資料 PDF):https://www.mhlw.go.jp/content/12400000/000963828.pdf
- 総務省消防庁(救急車の適時・適切な利用):https://www.fdma.go.jp/mission/enrichment/appropriate/
- 長崎の地域情報(公的情報)
- 長崎市(救急車の正しい利用):https://www.city.nagasaki.lg.jp/page/1006.html
- 長崎市(救急の相談は #7119 へ):https://www.city.nagasaki.lg.jp/page/6217.html
- 長崎県(救急医療体制):https://www.pref.nagasaki.jp/bunrui/hukushi-hoken/iryo/iryoutaisei/qqiryou/
- 対象となる3病院の公式ページ
- 長崎大学病院:https://www.mh.nagasaki-u.ac.jp/kouhou/shinryo/jyushin/
- 長崎みなとメディカルセンター:https://nmh.jp/patient/emergency/
- 日本赤十字社 長崎原爆病院:https://www.nagasaki-med.jrc.or.jp/care/flow/outpatient.php
- 先行事例
- 三重県松阪市(三基幹病院における選定療養費について):https://www.city.matsusaka.mie.jp/soshiki/24/sennteiryouyouhi.html

コメント