「人間ドックを受け続けていたら、被ばくでがんになってしまうのでは?」 高須克弥医師がSNS(X)でご自身のがんの原因について言及したことをきっかけに、いま、健康診断や人間ドックに対する不安の声が大きく広がっています。
健康のために受けていたはずの検査が、逆に寿命を縮めているかもしれないと言われたら、誰だって怖くなりますよね。
ただ、現場で働く看護師の目線からこのニュースを見たとき、「ちょっと極端な伝わり方をしているな」と心配になる部分もありました。この記事では、むやみに怖がるのではなく、自分自身の体を守るために知っておいてほしい「被ばく」と「検査」の本当のところを、わかりやすく整理していきます。

高須克弥氏の発言が話題に 看護師として最初に感じた“ひっかかり”

SNSで大きな反響を呼んだこの話題。現場で患者さんと接している看護師の目線から見ると、情報が少し独り歩きしているように感じました。
Xで広がったのは「人間ドックは危ない」という不安
高須医師の「人間ドックで長期間がんの原因となる沢山の放射線被曝を受けてきた」「僕の癌の原因はこれであると確信している」という投稿は、瞬く間に拡散されました。それを見た多くの方が「毎年受けている自分は大丈夫なのか」「これからは人間ドックに行かないほうがいいのでは」という強い不安を抱いたようです。著名な医師の言葉だからこそ、そのインパクトは絶大でした。
でも、検査をひとくくりにして語るのは少し乱暴かもしれない
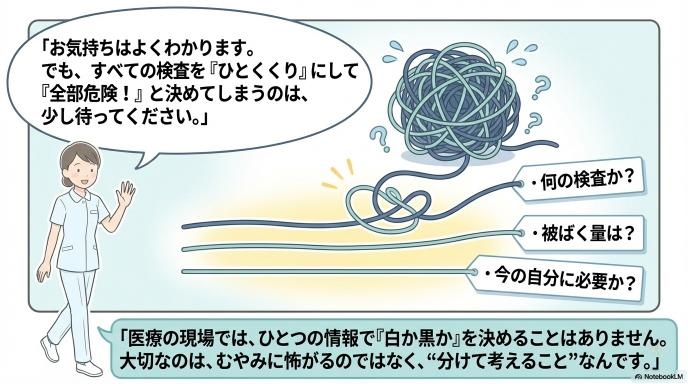
ここで少し立ち止まって考えたいのは、「人間ドック=すべて危険」と思い込んでしまうことの危うさです。人間ドックと一口に言っても、身長や体重を測るだけのものから、特殊な機械で全身を輪切りにして撮影するものまで、さまざまな検査が含まれています。これらをすべて「被ばくするから怖いもの」とひとまとめにしてしまうと、本当に必要な検査まで避けてしまうことになりかねません。
看護師として大切だと思うのは、怖がることより“分けて考えること”
医療の現場では、何かひとつの情報だけで「白か黒か」を決めることはほとんどありません。今回の件も、「行くべきか、行かないべきか」の二択で考えるのではなく、「どの検査にどれくらいの放射線が使われていて、今の自分に本当に必要なのか」を分けて考えることが何よりも大切です。
「人間ドックの放射線でがんになる?」に、すぐ白黒つけられない理由
「結局のところ、被ばくでがんになるの?」という疑問に対して、医療の世界では「絶対にそうです」とも「絶対に違います」とも言い切れないのが正直なところです。そこには医療ならではのバランスの考え方があります。
放射線被ばくはゼロが理想でも、医療では“利益とのバランス”で考える

もちろん、体への負担を考えれば放射線被ばくは「ゼロ」であるに越したことはありません。しかし、レントゲンやCTなどの画像検査を使わなければ、体の奥深くに隠れている小さな病変を見つけることは不可能です。 医療の世界では、常に「被ばくというマイナス面(リスク)」と「病気を早期発見できるプラス面(利益)」を天秤にかけます。プラス面がはるかに大きいと判断されるからこそ、検査が行われているのです。
個人のがんの原因を「この検査だった」と言い切るのは簡単ではない
世界的な専門機関の見解でも、個人が発症したがんの原因を「過去のあの時の放射線被ばくのせいだ」と明確に特定することは、極めて難しいとされています。なぜなら、がんは加齢、生活習慣、遺伝、ストレスなど、数え切れないほどの要因が複雑に絡み合って発生する病気だからです。高須医師はご自身の感覚として確信を持たれていますが、それをそのまま私たち全員に当てはめることはできません。
一方で、必要の薄い検査を何度も重ねない意識はたしかに大切
とはいえ、「被ばくの不安はすべて気のせい」と言いたいわけではありません。「とりあえず心配だから」「お金を払えばやってもらえるから」と、医学的な必要性が薄いまま、放射線量の多い検査を短期間に何度も繰り返すのは、やはり避けるべきです。リスクを最小限に抑えるという視点を持つことは、とても正しい姿勢だと言えます。
実は同じ“人間ドック”でも中身はかなり違う
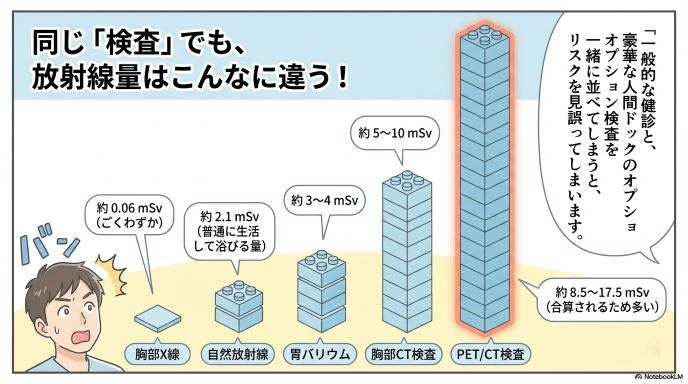
「人間ドック」はどれも同じだと思っていませんか?実は、受ける施設や選ぶコースによって、その中身はまったく異なります。ここを整理しないと、不要な不安を抱え込んでしまいます。
| 検査の種類 | 被ばく量の目安 | 備考・特徴 |
| 胸部X線(レントゲン) | 約 0.06 mSv | 一般的な健康診断の基本項目。被ばく量はごくわずか。 |
| 上部消化管X線(胃バリウム) | 約 3〜4 mSv | 胃の形や粘膜を見る検査。被ばくを避けるなら胃カメラの選択肢も。 |
| 胸部CT検査 | 約 5〜10 mSv | 肺がんの早期発見に有効だが、X線に比べて被ばく量は多い。 |
| PET検査 | 約 3.5 mSv | がん細胞の活動を調べる検査。単体での被ばく量。 |
| PET/CT検査 | 約 8.5〜17.5 mSv | PETとCTを同時に行う。高精度だが被ばく量も合算される。 |
| (参考) 自然放射線 | 約 2.1 mSv | 私たちが日本で普通に生活して1年間に浴びる自然界からの放射線量。 |
※1 mSv(ミリシーベルト)は実効線量の単位。数値は撮影機器や体格、撮影条件により異なります。(日本人間ドック・予防医療学会、日本核医学会等の資料より作成)
一般的な健診・検診と、豪華な人間ドックは別ものとして見たい
会社で受ける定期健康診断や、市町村が実施する一般的ながん検診は、国や学会が「健康を守るために必要最低限」と定めた内容が基本になっています。一方で、数十万円するような豪華な人間ドックは、これに「オプション」として様々な精密検査を上乗せしたものです。この2つを同じ「検診」として並べてしまうと、被ばくのリスクを見誤ってしまいます。
胸部レントゲン、胃バリウム、CT、PETは被ばくの重みが同じではない
放射線を使う検査でも、その量は大きく違います。 例えば、胸のレントゲン検査の被ばく量は、私たちが普段生活している中で自然に浴びている放射線量の数日分程度とごくわずかです。しかし、胃のバリウム検査になるとレントゲンの何十倍、全身を細かく撮影するCTや、がん細胞を探し出すPET検査などの「高度なオプション検査」になると、さらにその何倍もの放射線を浴びることになります。「全部同じ放射線」ではないのです。
オプション検査が増えるほど、「受ける理由」を確認したくなる
人間ドックの基本項目には入っていないCTやPETなどの検査は、受診する人が自由に選んで追加(オプション)することが多いです。看護師として気になるのは、被ばく量が多いオプション検査を「セットになっているから」「高いコースなら安心だから」という理由だけで選んでしまっていないか、という点です。高い検査=誰にでも必要な検査、というわけではありません。
気になるのは、“不安で盛る検査”が起きやすいこと
医療の現場にいると、健康への意識が高い方ほど「せっかく人間ドックを受けるなら、できる検査は全部やっておきたい」と希望される場面によく出会います。自分の体を大切に思う気持ちは痛いほどわかりますが、少し心配になることもあります。
「念のため全部」は、安心のようでいて迷いの表れでもある

「どこかにがんが隠れていたら怖いから、とりあえずフルコースで」という選び方は、一見すると安心感を得られそうですが、実は不要な被ばくを増やしてしまう原因になりがちです。また、検査項目が多ければ多いほど、治療の必要がない小さな異常まで見つかり(過剰診断)、かえって不安を抱え込んでしまうケースも少なくありません。
症状がない人に本当に必要な検査か、立ち止まる視点を持ちたい
病院で行う精密検査は、何かしらの「症状」がある方に対して、原因を突き止めるために行われるのが基本です。一方、人間ドックは「まったく症状がない健康な人」が対象です。症状がない段階で、高い被ばくを伴うPET検査や全身のCT検査などを毎年受けることが本当に必要なのかどうか、一度立ち止まって考える視点を持つことが大切です。
家族歴・年齢・既往歴で、選ぶべき検査は変わってくる
どんな検査が必要かは、人によって全く違います。「血縁者に胃がんになった人が多い」「長年タバコを吸っている」「過去に大きな病気をした」など、それぞれの背景(リスク)に合わせて検査を組み立てるのが本来の姿です。隣の人が受けているからといって、自分にも同じ検査が必要だとは限りません。
被ばくが心配なら、まず見直したいのは“毎年のルーティン化”
人間ドックを毎年受けることがすっかり習慣になっている方は多いと思います。でも、すべての検査を「毎年必ず」受ける必要があるかというと、実はそうとも限りません。
毎年なんとなく続けている検査はないか
「コースに入っているから」と、よく分からないまま毎年同じ検査を受けていませんか?例えば、数年分の過去のデータで全く異常がなく、リスクも低いと判断される場合、被ばくを伴う検査は「2〜3年に1回」へと頻度を減らせることもあります。習慣になっているものこそ、見直す余地があります。
バリウムより胃カメラ、CTより別の選択肢が向くこともある
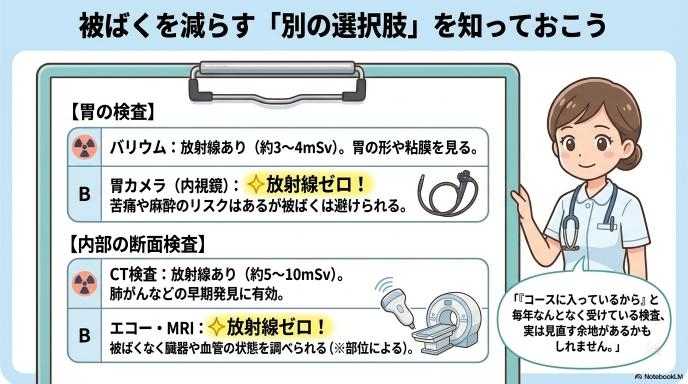
胃の検査を例にとると、バリウム検査は3〜4mSv程度の被ばくを伴いますが、胃カメラ(内視鏡)であれば被ばくはゼロです。もちろん胃カメラには別の負担(苦痛や麻酔のリスクなど)がありますが、被ばくを避けたいのであれば胃カメラを選ぶという選択肢があります。また、CT検査の代わりに、被ばくのないMRIや超音波(エコー)検査が向いている部位もあります。
大切なのは「受ける・受けない」ではなく「なぜ受けるか」
検査を「受けるか、受けないか」の極端な二択にするのではなく、「この検査を受けることで、自分にとってどんなメリットがあるのか」を知ることが重要です。目的がはっきりしていれば、被ばくのリスクにも納得して検査に向かうことができます。
それでも、検査を全部やめれば安心という話でもない

ここまで被ばくの話をしてくると、「じゃあ、もう人間ドックも健康診断も一切行かないほうが安全だ」と思ってしまうかもしれません。しかし、それは極端な判断であり、また別の大きなリスクを生んでしまいます。
早期発見で助かる病気があるのも事実
医療における画像検査の技術は日々進歩しており、昔なら見つけられなかったような初期段階のがんを発見できるようになっています。初期で見つかれば、体への負担が少ない治療で完治を目指せる可能性がぐっと高まります。適切な検査が命を救っている事実は揺るぎません。
自覚症状が出てからでは遅いケースもある
多くのがんや生活習慣病は、初期段階では痛みなどの自覚症状がまったくありません。「具合が悪くなってから病院に行けばいい」という考え方では、病気やがんがかなり進行した状態で見つかるリスクが高くなります。被ばくを恐れるあまり、手遅れになってしまっては本末転倒です。
だからこそ“不安で受ける”から“納得して選ぶ”へ変えたい
「被ばくが怖いからやめる」「病気が怖いから全部受ける」、そのどちらも正解とは言えません。大事なのは、メリットとデメリットの両方を天秤にかけて、自分自身が納得して検査を選ぶことです。
患者さんから相談されたら、看護師としてこう伝えたい
もし病院で「あのニュースを見たんだけど、私は来月この検査を受けても大丈夫?」と聞かれたら、私たち看護師は患者さんと一緒に考え、整理する時間を作りたいと思っています。
「全部危ない」「全部安全」ではなく、目的を一緒に整理する
まずは、不安に思っている気持ちをしっかりお聞きします。その上で、「あなたが今回受ける予定の検査は、これくらいの放射線量で、こういう目的があるんですよ」と、一つひとつの検査の意味を紐解いていきます。
今の体調、家族歴、過去の検査歴を確認する
「最近、胃の調子が悪い日が続いていませんか?」「ご家族で大腸がんになった方はいらっしゃいますか?」といったお話を伺いながら、今の状態ならこの検査は受けておいた方が安心、あるいは今回は見送っても大丈夫そう、といった目安を一緒に確認していきます。
迷ったら主治医や健診担当医に“この検査はなぜ必要か”を聞いてよい
医療者に質問するのは勇気がいるかもしれませんが、「先生、このCT検査は毎年受けたほうがいいものですか?」と聞いてみるのは、患者さんの大切な権利です。納得できる説明を受けてから検査に臨むことが、一番の安心につながります。
まとめ 人間ドックで本当に避けたいのは、放射線そのものより“考えない受診”

今回の高須医師の発言は、私たちが普段あまり意識していなかった「医療被ばく」について考える、とても良いきっかけをくれました。
被ばくの不利益は知っておいてよい
医療で使う放射線だからといって、完全に無害というわけではありません。検査には「被ばく」という不利益が伴うこと、そして検査を重ねればその量は蓄積していくことを、知識として持っておくことは自分の体を守る上で役立ちます。
でも、話題だけで極端に怖がらなくてよい
SNSの短い言葉だけを見ると不安が煽られがちですが、医療機関では無駄に放射線を浴びることがないよう、厳密なルールのもとで検査が行われています。「一度検査を受けたらがんになる」といった極端な解釈をして、パニックになる必要はありません。
自分に必要な検査を、必要な頻度で選ぶことがいちばん大切
一番避けたいのは、「みんながやっているから」「勧められたから」と思考停止のまま検査を受け続けること、あるいは「ニュースで見て怖くなったから」と必要な検査までやめてしまうことです。自分の年齢、体質、ライフスタイルに合わせて、本当に必要な検査を賢く選んでいく。それが、これからの時代における人間ドックとの正しい付き合い方です。
参考元一覧
- 高須克弥氏のX投稿 https://x.com/katsuyatakasu/status/2041109081914753130
- 厚生労働省「がん検診事業のあり方について」 https://www.mhlw.go.jp/content/10901000/001046970.pdf
- 厚生労働省「かかりつけ医のための がん検診ハンドブック」 https://www.mhlw.go.jp/content/10900000/0000059965_1.pdf
- 厚生労働省「がん検診における不利益」 https://www.mhlw.go.jp/file/05-Shingikai-10901000-Kenkoukyoku-Soumuka/0000208395.pdf
- 厚生労働省「肺がん検診について」 https://www.mhlw.go.jp/content/10901000/001577510.pdf
- 日本人間ドック・予防医療学会「人間ドックQ&A」 https://www.ningen-dock.jp/public_faq/
- 日本人間ドック・予防医療学会(腹部CTは基本検査項目に入っていないことの説明を含むQ&A資料) https://www.ningen-dock.jp/ningendock/wp-content/uploads/2024/07/27022511c8730b1124e3c416cb50e50b.pdf
- 日本総合健診医学会「健診の上手な受け方(Q&A)」 https://jhep.jp/jhep/jhep/12ukekataQ%26A.jsp
- 日本人間ドック・予防医療学会「胸部X線」 https://www.ningen-dock.jp/inspection_chest-x/
- 日本人間ドック・予防医療学会「上部消化管X線(胃バリウム)」 https://www.ningen-dock.jp/ningendock/pdf/syoken-joubuxsen.pdf
- 日本核医学会「PET検査Q&A」 https://jsnm.org/wp_jsnm/wp-content/uploads/2019/07/petkensa_q_and_a_2019.pdf
- IAEA(国際原子力機関)「Radiation Protection of Patients」 https://www.iaea.org/topics/radiation-protection/patients
- IAEA/WHO Joint Position Statement(医療における放射線防護に関する共同声明) https://www.iaea.org/sites/default/files/position_statement_final_endorsed.pdf
- WHO「Ionizing radiation and health effects」 https://www.who.int/news-room/fact-sheets/detail/ionizing-radiation-and-health-effects
- UNSCEAR(原子放射線の影響に関する国連科学委員会)低線量被ばく関連資料 https://www.unscear.org/unscear/uploads/documents/publications/UNSCEAR_2012_Annex-A.pdf

コメント