「病院食が不味いから抜け出して焼肉を食べた」「血糖値の測定器は600mg/dLを示している」——そんなSNSの投稿が大きな波紋を呼んでいます。
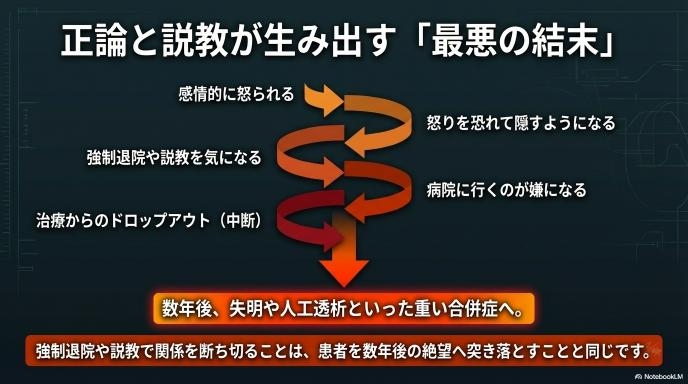
「治療する気がないなら退院すべき」「医療費の無駄遣いだ」と、厳しい声が上がるのも無理はありません。実際に医療現場でも、こうしたルール違反は強制退院の対象になり得る重大な問題です。
しかし、医療従事者、特に一番近くで患者さんを診ている看護師の視点からすると、このニュースを見たときに最初に感じるのは「怒り」よりも「ゾッとするような命の危機」です。
なぜ、教育入院中にもかかわらずこのような行動が起きてしまうのでしょうか。そして、血糖値600という数字は、私たちの体に何を引き起こすのでしょうか。炎上騒動の裏側に隠れた、医療現場のリアルと患者さんの心理を読み解いていきます。
『血糖600で焼肉』に驚く前に、看護師が見逃したくないこと

SNSの画面越しに見れば、「ルールを守れない非常識な行動」に映るかもしれません。しかし、実際に病棟でこの状況に直面したとき、看護師の頭の中では全く別のサイレンが鳴り響いています。
SNSでは非常識に見える行動も、現場では「命の危機」
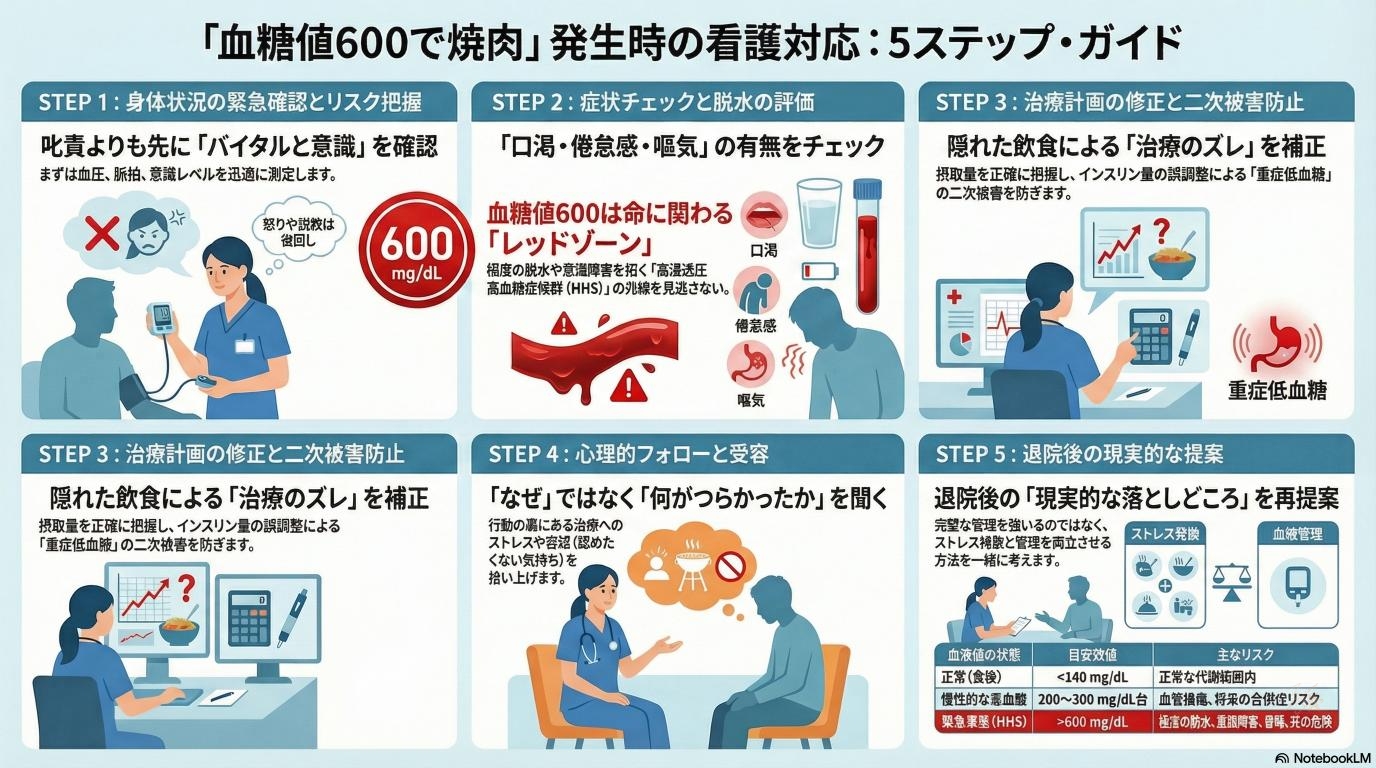
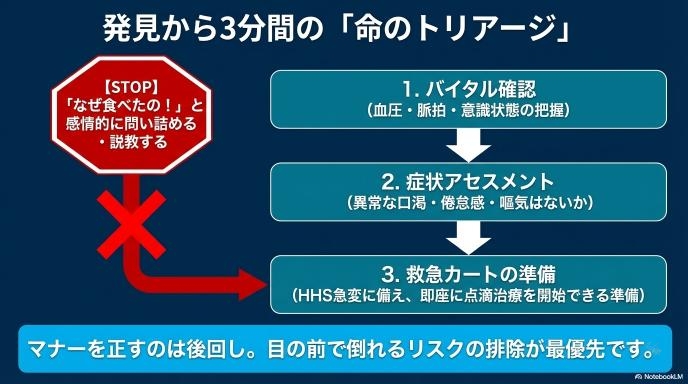
患者さんが無断で抜け出し、申告外の食事をしてしまった場合、マナーやルールの問題として「けしからん!」と説教をするのは後回しです。なぜなら、その瞬間に患者さんの体の中では、急激な代謝の異常が起きており、いつ意識を失って倒れてもおかしくない状態になっている可能性があるからです。看護師がまず考えるのは「いま目の前でこの人が倒れたらどう動くか」というシミュレーションです。

怒るよりも先に、安全確保が最優先される理由
「なぜ勝手に食べたの!」と問い詰めたくなる気持ちは医療者にもあります。しかし、感情的に責めても事態は好転しません。予定されていた食事と実際の摂取量が大きくずれると、投与すべきインスリンの量や、現在の症状を正しく評価(アセスメント)できなくなります。安全な治療の土台が崩れてしまうため、まずは「今どういう状態で、何を食べたのか」を正確に把握し、最悪の事態を防ぐための安全確保に全力を注ぎます。
血糖値600mg/dLはどれくらい危険なのか

健康な人の空腹時の血糖値は、だいたい100mg/dL未満です。食後でも140mg/dL程度に収まります。そう考えると「600」という数字が、いかに異常な世界線であるかが想像できるのではないでしょうか。これは、ただ「ちょっと甘いものを食べすぎた」というレベルの話ではありません。
| 状態 | 血糖値の目安 | 体に起きていること・主なリスク |
| 正常(空腹時) | 100 mg/dL未満 | 特に問題なし。細胞に適切にエネルギーが運ばれている状態。 |
| 正常(食後) | 140 mg/dL未満 | 食事によって一時的に上がるが、インスリンの働きで速やかに基準値へ戻る。 |
| 高血糖(慢性) | 200〜300 mg/dL台 | 自覚症状がないことも多いが、血管が静かに傷つき続け、将来の合併症(失明や透析)のリスクが高まる。 |
| 極度の高血糖(今回) | 600 mg/dL以上 | 血液がドロドロになり、極度の脱水状態。高浸透圧高血糖症候群(HHS)などにより、いつ意識を失ったり命に関わる急変が起きてもおかしくない「レッドゾーン」。 |
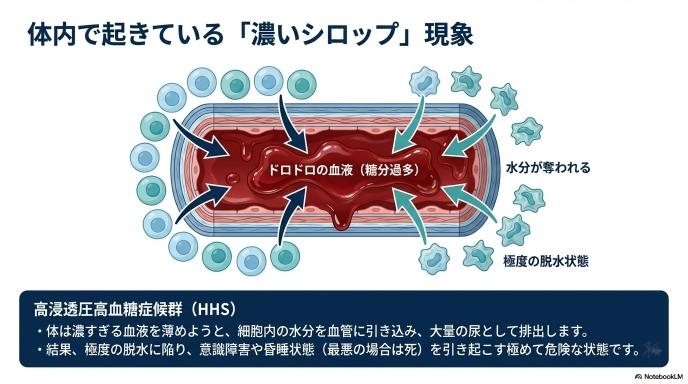
高血糖はただの数値異常ではなく、極度の脱水につながる
血液中の糖分が異常に高くなると、血液はまるで「濃いシロップ」のような状態になります。体はなんとかしてこの濃すぎる血液を薄めようと、細胞内の水分を血管に引き込み、大量の尿として糖分を外へ出そうとします。その結果、体内の水分がどんどん奪われ、「極度の脱水状態」に陥るのです。喉が異常に渇き、いくら水を飲んでも追いつかないような状態になります。
「高浸透圧高血糖症候群」という恐ろしい状態
血糖値が600mg/dLを超えるような著しい高血糖と極度の脱水が重なると、「高浸透圧高血糖症候群(HHS)」と呼ばれる極めて危険な状態を引き起こすことがあります。放置すれば意識障害や昏睡状態に陥り、最悪の場合は命に関わります。日本糖尿病学会のガイドラインでも、死亡率が高い重篤な急性合併症として警戒されている状態です。「焼肉が美味しかった」で済むような話ではなく、救急カートを準備して即座に点滴治療を開始しなければならないレベルの緊急事態なのです。
食事内容より先に見るべきは、口渇・倦怠感・嘔気・意識の変化
「焼肉で何を食べたのか」という事実確認も大切ですが、看護師が目を光らせるのは患者さんの「体調の変化」です。「異常に喉が渇いていないか」「ぐったりして倦怠感がないか」「吐き気はないか」、そして「受け答えがおかしくなっていないか(意識レベルの低下)」。これらのサインを見逃せば、取り返しのつかない急変を招くため、決して油断できない時間が続きます。
わかっていても守れない―教育入院で起きるリアル

血糖値600という数字の恐ろしさや、無断での外出がいかに危険か。実は、教育入院をしている患者さん自身も、頭では「やってはいけないこと」だと理解していることがほとんどです。では、なぜ「わかっているのに守れない」という事態が起きてしまうのでしょうか。
患者は知識不足だけで動いているわけではない
「病気への理解が足りないから勝手なことをするんだ」と決めつけるのは簡単です。しかし、糖尿病の治療に向き合う患者さんの心の中は、もっと複雑です。毎日のように血糖値を測り、厳しい食事制限を受け、インスリン注射の練習をする。これまでの生活習慣を根底から変えなければならないプレッシャーは、私たちが想像する以上に重いものです。
病院食への不満、ストレス、否認、投げやり感が行動に出る
SNSの投稿にあった「病院食が不味い」という理由は、あくまで表面的なきっかけに過ぎないことがよくあります。その奥底には、「なぜ自分だけがこんな思いをしなければならないのか」という病気への否認(認めたくない気持ち)や、終わりの見えない治療に対する強烈なストレスが隠れています。糸がプツンと切れたように「もうどうなってもいい」という投げやりな感情が、無断外出や暴飲暴食という極端な行動となって表れてしまうのです。

『助かりたいのに治療したくない』という揺れは珍しくない
「生きたい、元気になりたい」という思いと、「でも、こんなに辛い治療はもう嫌だ」という思い。この二つの感情の間で激しく揺れ動くのは、慢性疾患を抱える患者さんにとって決して珍しいことではありません。この心の葛藤(ディストレス)を無視して「ルールを守りなさい」と正論をぶつけても、患者さんの心には届かず、かえって心を閉ざしてしまう原因になります。
無断外出が厄介なのは、治療計画そのものが崩れるから
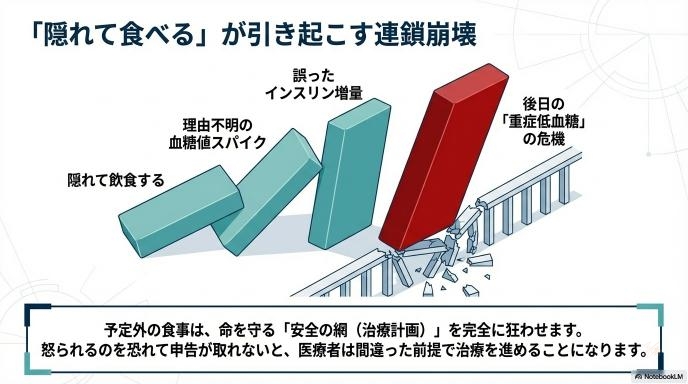
医療現場から厳しい声が上がるのは、単に「病院の風紀を乱したから」ではありません。隠れて飲食をされると、患者さんの命を守るための「安全の網」が機能しなくなってしまうからです。
予定どおりの食事でないと、血糖変動の評価が難しくなる
病院では、「このカロリーの食事をとったら、血糖値がこれくらい上がるはず」という計算のもとに治療が進んでいます。しかし、そこに申告されていない焼肉やジュースが入ってくると、血糖値のグラフは予測不能な動きを見せます。「なぜ急にこんなに数値が跳ね上がったのか?」が分からなくなり、正しい医学的評価(アセスメント)が不可能になってしまうのです。
インスリン調整や治療効果の判断にズレが生じる
一番恐ろしいのは、薬やインスリンの調整を間違えてしまうことです。隠れて食べたことによる高血糖を「通常の食事での高血糖」と勘違いしてインスリンの量を増やしてしまった場合、後日こっそり食べるのをやめたタイミングで、今度は命に関わるような「重症低血糖」を引き起こす危険性があります。治療の舵取りが完全に狂ってしまうのです。
患者の申告が取れないと、信頼関係だけでなく安全も揺らぐ
「実は昨日、抜け出して焼肉を食べました」と正直に言ってくれれば、まだ対処のしようがあります。しかし、怒られるのを恐れて隠し通そうとされると、医療者は間違った前提で治療を進めることになります。信頼関係の崩壊は、そのまま「患者自身の命の危険」に直結します。だからこそ、多くの医療者がこのケースに対して「強制退院もやむを得ない」と厳しい見方をしているのです。
看護師にできるのは、責めることではなく背景を拾うこと

もし、あなたが看護師の立場でこの患者さんを発見したら、どう声をかけるでしょうか。「信じられない」「いい加減にして」と怒りたくなるのが人間です。しかし、医療のプロフェッショナルとしては、そこで感情的になってはいけません。
まずは隠れた飲食や無断外出を責める前に、身体状態を確認する
病棟に戻ってきた患者さんを見つけたら、お説教をする前に、まずは血圧や脈拍を測り、意識状態を確認し、速やかに血糖値を測定します。「無事に帰ってきてよかった」と安堵しつつ、先ほどお話しした「高浸透圧高血糖症候群」などの急変のサインが出ていないかを冷静に見極めるのが最優先事項です。
次に聞きたいのは「なぜ食べたか」ではなく「何がつらかったか」
身体の安全が確認できたら、対話の時間が始まります。ここで「どうしてルールを破ったの!」と問い詰めても、「病院食がまずかったから」という言い訳しか返ってきません。大切なのは、「入院生活で何が一番しんどかったですか?」「我慢の限界が来てしまったんですね」と、行動の裏にある「つらさ」にフォーカスして話を聞くことです。
教育入院で本当に目指すべきなのは、退院後も続く自己管理

教育入院のゴールは、「入院中だけいい子にしていること」ではありません。退院して自宅に戻った後、一生続く病気とどう付き合っていくかを見つけることです。完璧な自己管理を押し付けるのではなく、「焼肉が食べたくなったらどう工夫すればいいか」「ストレスが溜まったらどう発散するか」を一緒に考え、現実的で続けられる落としどころを探ることが、本当の意味での看護支援になります。
このケースを“他人事”で終わらせないために
SNSで拡散されたショッキングな出来事。これを「とんでもない迷惑な患者の話」として片付けてしまうのは簡単です。しかし、糖尿病はいつ誰が直面してもおかしくない身近な病気です。
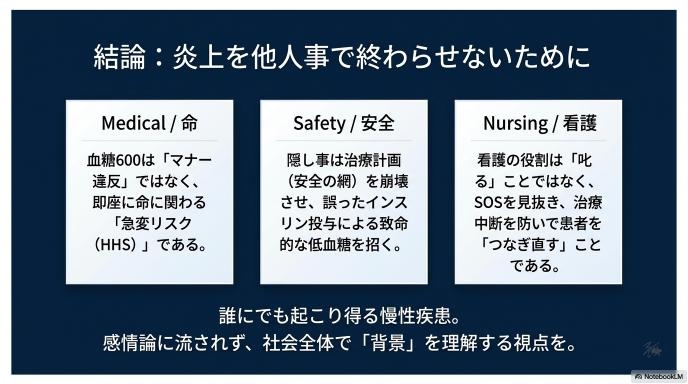
急性増悪を防ぐ視点と、治療中断を防ぐ視点はどちらも必要
医療者には、目の前の命の危機(急性増悪)を全力で防ぐ責任があります。と同時に、「怒られて病院に行くのが嫌になった」と治療を完全にやめてしまう(治療中断)事態も防がなければなりません。治療からドロップアウトしてしまえば、数年後に失明や人工透析といった重い合併症に苦しむのは患者さん自身だからです。
看護に求められるのは、叱ることより見抜いてつなぐこと
「血糖値600で焼肉」という極端な行動の裏には、SOSのサインが隠れていることがあります。それを単なる「わがまま」として切り捨てるのではなく、何がその人をそこまで追い詰めたのかを見抜き、再び治療へと「つなぎ直す」こと。それこそが、感情論に流されない、医療現場に求められる本当の役割なのです。
参考元一覧
- 日本糖尿病学会 糖尿病診療ガイドライン2024 第20章 糖尿病における急性代謝失調・シックデイ https://www.jds.or.jp/uploads/files/publications/gl2024/20.pdf
- 糖尿病情報センター 糖尿病の急性合併症のはなし https://dmic.jihs.go.jp/general/about-dm/060/010/01.html
- 糖尿病情報センター シックデイ https://dmic.jihs.go.jp/general/about-dm/040/060/06.html
- 糖尿病情報センター 糖尿病に関する統計・調査と社会的な取組み https://dmic.jihs.go.jp/general/about-dm/010/010/04.html
- 糖尿病情報センター 糖尿病受診中断対策マニュアル https://dmic.jihs.go.jp/content/dm_jushinchudan_manual_e.pdf
- 糖尿病情報センター 糖尿病受診中断対策包括ガイド https://dmic.jihs.go.jp/content/dm_jushinchudan_guide43_e.pdf
- 糖尿病情報センター うつ病 https://dmic.jihs.go.jp/general/about-dm/070/010/03.html
- 糖尿病情報センター 家族や大切な方が糖尿病といわれたら https://dmic.jihs.go.jp/general/about-dm/080/080/01.html
- 日本看護協会 第1章 地域全体の健康・療養支援における看護機能の強化・拡充 https://www.nurse.or.jp/nursing/assets/Chapter_1.pdf
- AHRQ PSNet The Unhappy Patient Leaves Against Medical Advice https://psnet.ahrq.gov/web-mm/unhappy-patient-leaves-against-medical-advice
- 一般社団法人日本糖尿病学会 糖尿病合併症について https://www.jds.or.jp/modules/citizen/index.php?content_id=3

コメント