先日、日本の医療現場にとって非常に大きな意味を持つニュースが飛び込んできました。救急や集中治療に関わる4つの学会が、11年ぶりに「生命維持治療の終了/差し控えに関するガイドライン」の改定案を公開したのです。
ニュースの要約だけを読むと、「延命治療をやめやすくなったの?」とドキッとする方もいるかもしれません。でも、現場で働く看護師の目線から見ると、この改定案の本当の価値はそこではありません。患者さん本人が言葉を発せない中、ご家族が涙を流しながら「命の選択」を迫られるという、あの胸が張り裂けそうな瞬間に、ようやく“道筋”が示されたのだと感じています。
今回は、高校生の方から一般の方、そして医療現場で働く仲間にも向けて、このガイドラインがどうして大切なのか、何が変わろうとしているのかを、現場のリアルな空気を交えてじっくりお話ししたいと思います。
音声のみはこちら↓
ニュースの核心は「結論」じゃなくて「手順」が増えたこと

「延命治療をやめるべきか、続けるべきか」。これまでは、その結論自体にばかり焦点が当たりがちでした。しかし、今回の改定案で最も重要なのは、「どうやって話し合い、どうやってプロセスを進めていくか」という具体的な手順が丁寧に明文化されたことです。
今回の改定案、ざっくり言うと何が変わった?
2014年に作られた古いガイドラインから約11年。医療の技術も、人々の死生観も大きく変わりました。新しい改定案では、「医療者と本人、家族がどうやって話し合って方針を決めるのか」、そして「もし治療を終了すると決めた場合、患者さんが苦しまないようにどうやって緩和ケア(苦痛を和らげるケア)をしていくのか」という具体的なステップが盛り込まれました。ただ「方針を決めましょう」ではなく、「こういう手順で進めましょう」というマニュアルのようなものができたイメージです。
「終末期を定義しない」って、現場ではむしろ助かる話
実は今回の改定案では、あえて「終末期とはこういう状態です」という厳密な定義を置いていません。「えっ、定義しないの?」と不思議に思うかもしれませんが、私たち現場の人間にとっては、これがとても助かるのです。 人間の体は機械ではありません。「ここからが終末期です」と明確に線を引けることはほとんどなく、「もう助からないと思っていたけれど持ち直した」「急激に状態が悪くなった」ということが日常茶飯事です。定義に縛られず、目の前の患者さんの状態に合わせて柔軟に「今、どうするべきか」を話し合えるようになったのは、大きな前進です。
「延命治療をやめる」より先に、看護師が見ているのは“苦痛”と“混乱”

人工呼吸器のモニターのアラームが鳴り響くICU(集中治療室)。そこで私たちが直面しているのは、「機械を外すか・外さないか」という無機質な問題ではありません。そこにあるのは、患者さん本人の想像を絶する苦痛と、突然の出来事にパニックになるご家族の混乱です。
患者さんのしんどさは、治療そのものより“状況”で増える
たくさんの管に繋がれ、自分の意思で体を動かすことも、声を出すこともできない。そんな状態に置かれた患者さんの苦痛は計り知れません。病気そのものの痛みや息苦しさだけでなく、「自分が今どうなっているのかわからない」「伝えたいことが伝えられない」という恐怖や不安が、さらに苦痛を増幅させます。私たちは、その言葉にできない「しんどさ」を、表情や体のこわばり、心拍数の変化から必死に読み取ろうとしています。
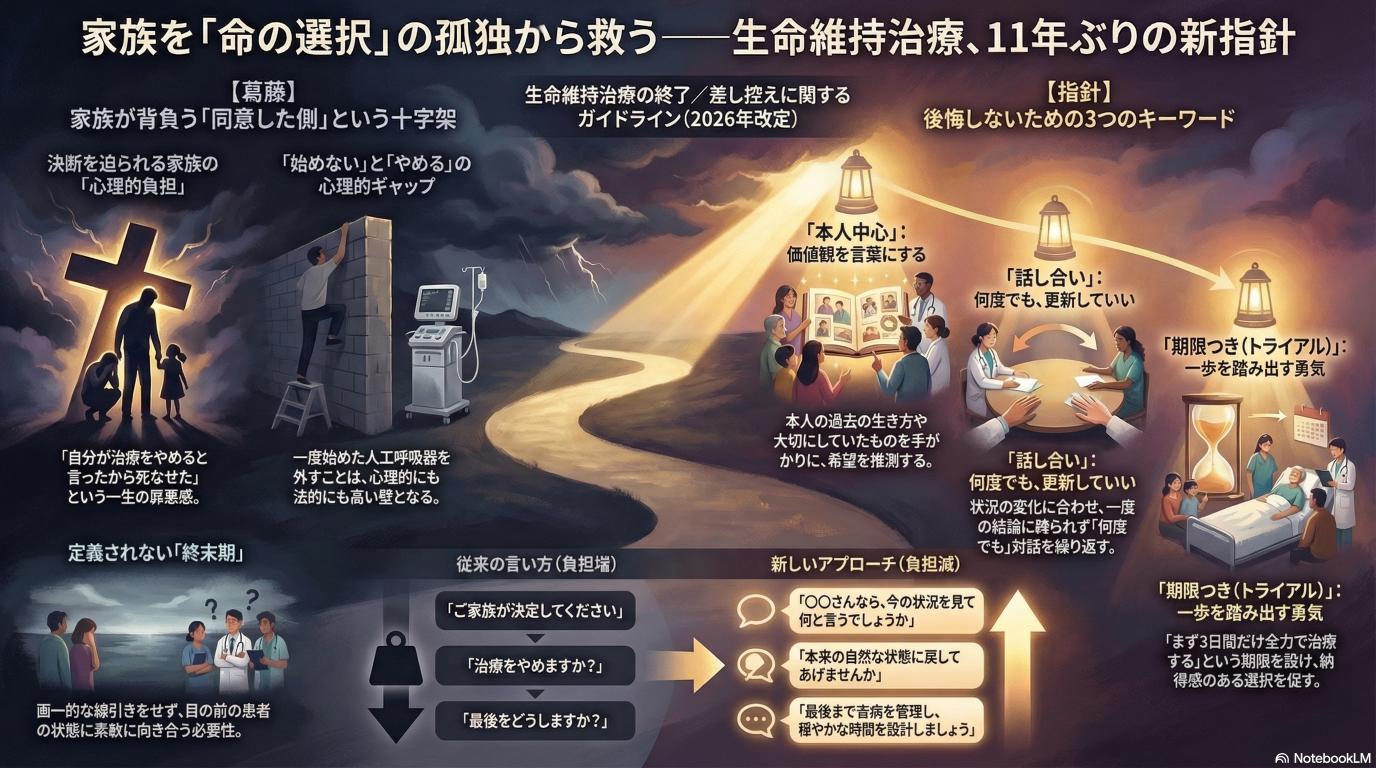
家族は「同意した側」になってしまうのがつらい
「お母さんのために、人工呼吸器を外しますか?」。この決断を迫られたご家族の負担は、想像を絶します。もし外すことに同意すれば、ご家族はずっと「私が治療をやめると言ったから、お母さんは死んでしまったのではないか」「あれで本当によかったのだろうか」という自責の念を抱えて生きていくことになります。「同意した側」という十字架を背負わせてしまうことが、私たちにとっても一番心苦しい部分でした。

医療者側も「やめた責任」を一人で背負いがち
悩むのはご家族だけではありません。医師や看護師も人間です。「本当に治療を終了してよかったのか」「もう少しできることがあったのではないか」と、何度も自問自答します。特に担当医は法的なリスクや重い責任を一人で背負い込んでしまうことが多くありました。だからこそ、みんなで話し合って決めるための明確なルールが必要だったのです。
新しい指針案のキーワードは3つ——「本人中心」「話し合い」「期限つき」

今回のガイドライン改定案を読み解く上で、絶対に知っておいてほしい3つのキーワードがあります。これらが、これからの救急・集中治療の現場の常識を変えていく柱になります。
「本人中心」は“本人の希望だけ”じゃない(価値観を言語化する)

「本人中心」と言うと、「本人が事前に書いた同意書通りにする」と思われがちですが、それだけではありません。多くの場合、患者さん本人は意識がなく、自分の希望を伝えられません。そんな時、ご家族や医療チームで「この人ならどうしただろうか?」「どんな生き方を大切にしていたか?」という“価値観”を推測し、言葉にしていく作業が求められます。本人がそこにいなくても、本人の価値観を真ん中に置いて考える、ということです。
「話し合い」は1回で終わらせない(更新していい前提)
人の気持ちや体の状態は、1日、いや数時間で変わります。「昨日こう決めたから、絶対に変更しません」という硬直した考え方は危険です。改定案では、状況の変化に合わせて何度でも話し合いの場を持ち、方針を更新していくことが推奨されています。迷っていいし、立ち止まっていい。それを許容するプロセスが示されました。
「期限つきで試す」が効く場面(トライアルの考え方)

これまで、ご家族が一番怖がっていたのが「一度人工呼吸器をつけたら、二度と外せないのではないか」という不安でした。そのため、助かる可能性があるのに治療をためらってしまうケースもありました。今回、「期限付きで治療を試す(タイムライントライアル)」という考え方が明記されました。「まずは3日間、全力で治療してみましょう。それでも状況が良くならなければ、その時にまたこの治療を続けるか話し合いましょう」と提案できるようになったことで、ご家族も医療者も、一歩を踏み出しやすくなります。
「始めない」と「やめる」は、同じじゃない(でも同じように支える)

生命維持治療において、「最初からやらない(差し控え)」ことと、「一度始めたものを止める(終了)」ことは、結果としては同じように見えるかもしれません。しかし、直面する人々の心理的なハードルや現場の空気は全く異なります。
差し控え(始めない)で起きやすい誤解
「人工呼吸器はつけません」と決めた時、ご家族の中には「見捨ててしまうのではないか」「何もしないで見殺しにするのか」と誤解される方がいます。決してそうではありません。「延命のための治療」は始めませんが、痛みや苦しさを取るための「緩和ケア」は全力で行います。むしろ、苦痛を取ることに全力を注ぐための決断なのだということを、丁寧に伝える必要があります。
中止(やめる)で揉めやすいポイント
一度繋いだ命綱を外すことは、心理的にも法的にも非常にハードルが高い行為です。「本当に外してしまっていいのか」と、親族間で意見が割れることもよくあります。「長男は外すことに賛成しているけれど、遠方から駆けつけた次男が猛反対する」といったケースです。だからこそ、時間をかけた丁寧な話し合いと、チーム医療による合意形成のプロセスが不可欠になります。
「結局どうするの?」に即答しないための言い回し
ご家族から「看護師さんならどうしますか?」「先生、決めてください」と言われることは少なくありません。その時、私たちは「こうするべきです」と即答してはいけません。「〇〇さん(患者さん)は、以前どんな風にお話しされていましたか?」「本当に苦しい選択ですよね。一緒に、〇〇さんにとって何が一番良いか考えていきましょう」と、共に悩み、共に歩む姿勢を示すことが大切です。
いざ“終了”となったとき、何を準備し、何を守るのか
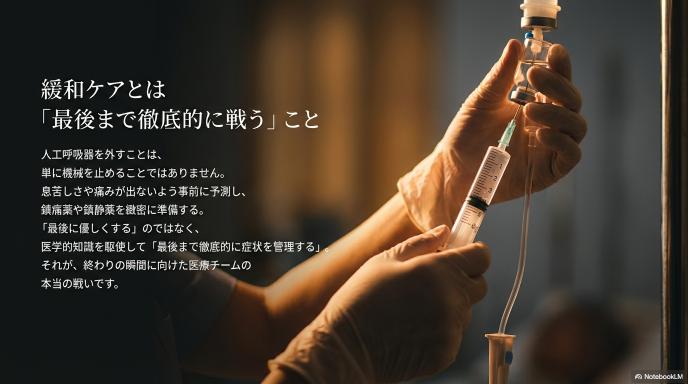
何度も話し合いを重ね、最終的に「生命維持治療を終了する」という重い決断に至ったとします。そこからが、実は私たち医療チームの本当の腕の見せ所でもあります。ただ機械を止めるわけではありません。そこには緻密な準備とケアが存在します。
まず確認すること:苦痛の見立て/薬剤・手段/家族の理解
人工呼吸器の管を抜いた後、患者さんにどんな症状が起こりうるか。息苦しさが出ないか、痛みはないか。それを事前に予測し、すぐに投与できるように鎮痛薬や鎮静薬(眠らせる薬)を準備します。そして、「管を抜いた後、こういう呼吸になるかもしれませんが、苦しくないようにお薬を使いますからね」と、ご家族がパニックにならないようにあらかじめ見通しを説明しておきます。
緩和ケアは「最後に優しくする」じゃなく「最後まで症状を管理する」
「緩和ケア」という言葉から、手を握って優しく声をかけるような精神的なケアだけを想像する方も多いですが、それだけではありません。医学的な知識と技術を駆使して、「最後まで徹底的に症状をコントロールする」のが緩和ケアです。日本緩和医療学会などのガイドラインに沿って、患者さんが少しでも穏やかな時間を過ごせるように、専門的な薬剤調整を行います。
家族支援は“説明”だけじゃない(同席・休息・儀式の設計)
治療を終了するその瞬間、ご家族にどう過ごしていただくかも重要です。管を抜く瞬間に一緒に立ち会うか、それとも処置が終わってからお部屋に入ってもらうか。ご家族の精神状態を見て提案します。また、ずっと看病で寝ていないご家族には休息を促したり、好きだった音楽をかけたり、少しでもあたたかい「お別れの時間」をデザインすることも、私たちの重要な役割です。
現場の看護師として伝えたい「後悔が減る説明」の組み立て
ご家族が「この決断でよかった」と思えるか、「やっぱり間違っていた」と一生後悔するか。それは、私たち医療者の「言葉の選び方」にかかっていると言っても過言ではありません。
「やめる=死なせる」にならない説明の順番

いきなり「治療をやめますか?」と聞くと、「自分が死なせるんだ」という印象を与えてしまいます。そうならないためには順番が大切です。 「残念ながら、病気そのものを治すことは難しい段階にきています」→「今は、機械の力で無理やり体を動かしている状態です」→「〇〇さん自身の自然な状態に戻してあげて、これ以上苦しまないようにしてあげることを考えませんか?」 このように、「自然な状態に戻す」「苦痛を取る」という視点で説明を組み立てることで、受け止め方は大きく変わります。
家族の罪悪感を増やさない言葉、減らす言葉
「ご家族が決定してください」という言葉は、責任を丸投げしているように聞こえ、罪悪感を増幅させます。そうではなく、「〇〇さんだったら、今のこの状況を見て何と言うでしょうか」「ご家族の目から見て、〇〇さんらしい選択はどちらだと思いますか」と、主語を「家族」から「患者さん本人」にずらす言葉かけを意識しています。
本人の言葉がないとき、手がかりを拾う質問例
本人の意思表示が何もない場合でも、ヒントは必ずあります。「お父さんは、どんな性格の方でしたか?」「ご自宅では、何をしている時が一番楽しそうでしたか?」「以前、テレビのニュースなどを見て、命について何かお話しされていたことはありませんか?」。こうした何気ない会話の中から、その人の価値観のパズルピースを拾い集めていきます。
この改定案が広がると、救急・ICUで何が変わる?

この新しいガイドラインが全国の病院に浸透していけば、救急やICUの現場の景色は少しずつ、でも確実に変わっていくはずです。
「とりあえず挿管」が減る? 増える?(現実的な予想)
「期限付きで試す(トライアル)」という選択肢ができたことで、「一度つけたら外せないから、最初から挿管(人工呼吸器をつけること)しないでおこう」という消極的な選択は減るかもしれません。逆に、「助かる可能性が少しでもあるなら、まずは3日間だけやってみよう」という、前向きで納得感のある挿管が増えるのではないかと予想しています。
チームで決めるために必要な“記録”と“共有”が増える
「誰が、いつ、何を話し合って、どういう理由でこの結論に至ったのか」。このプロセスをカルテに詳細に記録し、多職種(医師、看護師、薬剤師、ソーシャルワーカーなど)で共有することが今まで以上に求められます。密室で一人の医師が決めるのではなく、チーム全体で決定のプロセスを共有し、透明性を高めていくことが当たり前になっていきます。
看護師の役割は重くなる。でも、守れる人も増える
話し合いの場を調整し、ご家族の本当の思いを引き出し、チームに繋ぐ。一番患者さんとご家族のそばにいる看護師の役割は、さらに重く、重要になります。プレッシャーは大きいですが、明確な手順が示されたことで、「これでよかったんだ」と自分自身や仲間を守れるようにもなります。結果として、より良いケアを患者さんに提供できるようになるはずです。
まとめ:決めるのは“医療者”じゃなく、“その人の人生”に合わせること

今回のガイドライン改定案は、「命の終わり方をどうルール化するか」という冷たいものではありません。いざという時、混乱と悲しみの中にいるご家族が迷子にならないように、そして医療者が独りよがりな判断をしないように作られた「地図」のようなものです。
医療者が勝手に決めるわけでも、家族だけに重い責任を負わせるわけでもありません。すべては、「その人がどう生きてきたか、どう生きたいか」という人生の物語に、医療を合わせていくためのプロセスなのです。
今日からできる小さな一歩(人生会議/意思の確認/言語化)
最後に、この記事を読んでくださった皆さんへのお願いです。もし明日、あなたの大切な人が突然倒れて、言葉を話せなくなったら。あなたはその人が「どうしてほしいか」を代わりに伝えることができますか? 元気なうちから、「もしもの時の医療」について家族で話し合っておくことを「ACP(アドバンス・ケア・プランニング:愛称『人生会議』)」と呼びます。難しく考える必要はありません。「もし管に繋がれてずっと寝たきりになったら、どうしたい?」と、お茶を飲みながら少しだけ話してみる。その小さな一歩が、いつか必ず、あなたとあなたの大切な人を救う大きな力になります。

参考文献・一次資料
本記事を作成するにあたり、以下の資料を参考・要約しています。より詳しく知りたい方は、一次情報をご確認ください。
- 【学会のパブリックコメント資料(改定案の原文)】
- 日本集中治療医学会 / 日本救急医学会 / 日本循環器学会 等:「救急・集中治療における生命維持治療の終了/差し控えに関する4学会合同ガイドライン」(本編・緩和ケア別編・Q&A集など)
- 【国の基準となるガイドライン】
- 厚生労働省:「人生の最終段階における医療の決定プロセスに関するガイドライン」(2018年改訂)
- 厚生労働省:「人生会議」(ACP)普及啓発に関する資料
- 【緩和ケアに関する専門資料】
- 日本緩和医療学会:「鎮静の基本的な考え方」「鎮静に関するガイドライン」等
- 【報道資料】
- 共同通信配信記事(Nippon.com、熊本日日新聞、沖縄タイムス等):延命治療終了の手順具体化 学会指針案に関する報道(2026年2月26日公開)

コメント